【新技术】不开刀也能治疗消化道早癌!平二医开展首例内镜黏膜下剥离术(ESD)
11月14日,平二医消化内科开展首例内镜黏膜下剥离术(ESD),成功为76岁男性患者剥除结肠侧向发育型腺瘤。
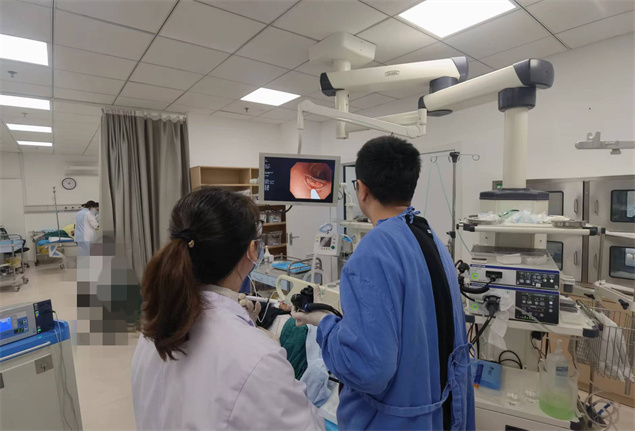
近日,76岁男性患者因“肛门排气排便停止1天”来平二医急诊科就诊,查体及腹部CT检查后拟以“肠梗阻”收治入院。11月14日,温医大附二院“山海”提升工程下沉专家、平二医消化内科执行主任卢光荣博士为患者行结肠镜检查,发现结肠有一处侧向发育型腺瘤,病灶大小约2cm,病灶为结肠癌前病变,如不及时切除,病灶可进一步进展成结肠癌。与家属充分沟通后,卢光荣主任为患者成功实施内镜黏膜下剥离术。术后患者安返病房,恢复良好。该技术要求高、难度大,但其疗效确切、创伤小、恢复快,现已成为消化道早期癌变及癌前病变的首选治疗方法。
此次内镜黏膜下剥离术的成功开展,为消化道早癌患者带来了便利和福音,也意味着医院消化内科内镜下诊疗水平又上了一个新高度!
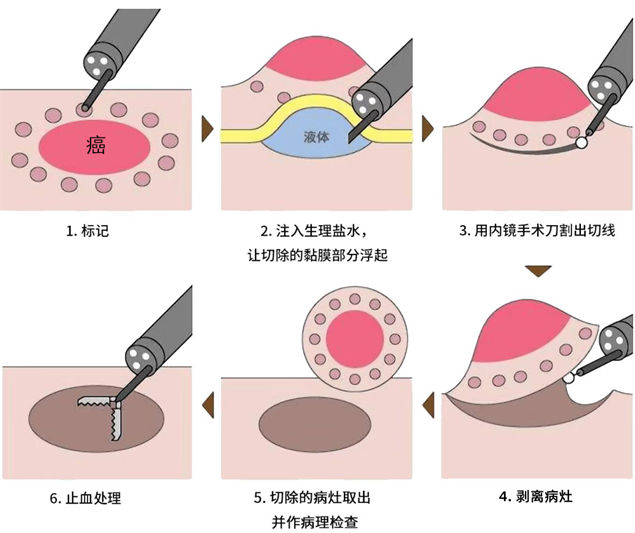
什么是内镜黏膜下剥离术(ESD)?
内镜黏膜下剥离术(ESD)是目前治疗胃肠道早癌及癌前病变的新型微创方法,可达到与外科手术一样的效果,它是通过内镜在黏膜下注射基础上利用几种特殊的高频电刀完整地切除病变,从而达到根治消化道肿瘤的目的。是近年来出现的一项新的治疗手段,也是临床应用前景很好的技术,让更多的早期消化道癌能够在内镜下一次性完全切除,免除了开腹手术的痛苦和器官的切除。
ESD和传统外科手术相比的优势:
完全在内镜下完成,无腹部切口;
没有切除固有脏器,不改变消化道结构;
创伤小、并发症少、恢复快;
费用低,住院费用少。
ESD主要治疗以下消化道病变:
(1)早期癌:根据医生经验,结合染色、放大和超声等其它内镜检查方法,确定肿瘤局限在黏膜层和没有淋巴转移的黏膜下层,ESD切除肿瘤可以达到外科手术同样的治疗效果。
(2)巨大平坦息肉:超过2厘米的息肉尤其是平坦息肉,推荐ESD治疗,一次完整的切除病变。
(3)黏膜下肿瘤:超声内镜诊断的脂肪瘤、间质瘤和类癌等,如位置较浅(来源于黏膜肌层和黏膜下层),通过ESD可以完整剥离病变;如肿瘤较深(来源于固有肌层),ESD剥离病变的同时往往伴有消化道穿孔的发生,不主张勉强剥离,有丰富内镜治疗经验的医生可尝试运用。
来源:消化内科
|
- 上一条: 【医疗动态】消化道活动性大出血危及生命,内镜下止血显“神通” 2023-11-21
- 下一条: 【山海提升】平二医举行新一轮“山海”提升工程专家见面会暨师承制拜师仪式 2023-11-27
- 【医疗动态】消化道早癌和黏膜下肿瘤的微创治疗—内镜黏膜下剥离术(ESD) 2024-03-08
- 【医疗动态】平二医成功开展40例内镜黏膜下剥离术(ESD),微创治消化道早癌为患者带来福音! 2024-09-23
- 【医疗动态】内镜黏膜下剥离术(ESD)精准微创治疗消化道早癌 2024-12-06
- 【医疗动态】平二医消化内镜中心独立完成内镜黏膜下剥离术(ESD) 2024-06-07
- 【新技术】内镜下内痔套扎术 助您解除难言之隐 2024-01-05